L’Alzheimer esercita un impatto silenzioso sul cervello molto prima che i sintomi diventino evidenti. Spesso, quando i pazienti si sottopongono a test cognitivi per ottenere una diagnosi, la malattia ha già compromesso la memoria e le funzioni cognitive.
Gli studiosi non hanno una conoscenza esaustiva sulle origini dell’Alzheimer, ma uno dei segni caratteristici è l’accumulo di proteina beta-amiloide nel cervello.
Tuttavia, la presenza di amiloide da sola non sempre è sufficiente a compromettere la memoria: molti pazienti, pur avendo placche di amiloide nel cervello, non manifestano problemi di memoria.
Altre proteine, come la tau, contribuiscono al danneggiamento dei neuroni, e ora uno studio recentemente pubblicato sul New England Journal of Medicine fornisce una sequenza temporale dei cambiamenti cerebrali nel corso del tempo.
I segnali premonitori dell’Alzheimer con anni di anticipo
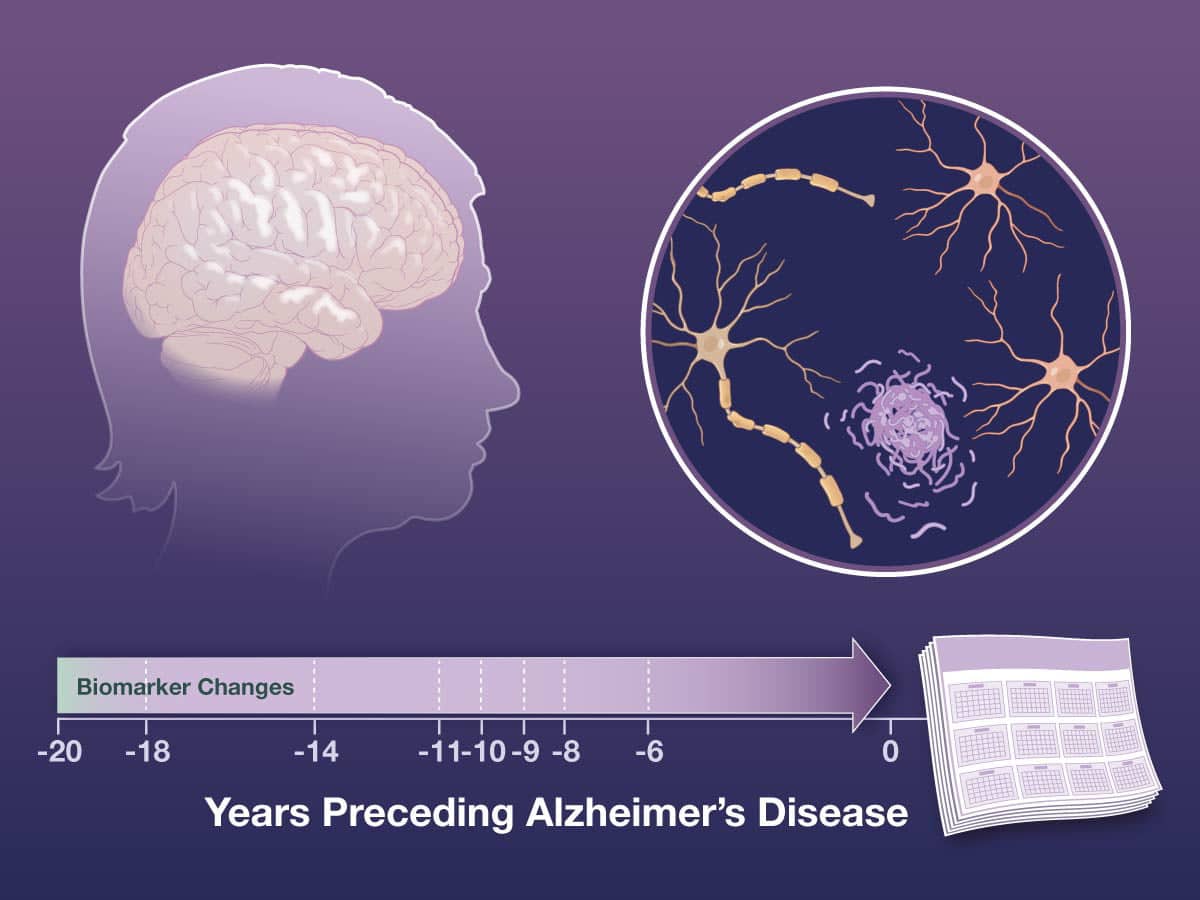
Un vasto studio condotto in Cina ha seguito per vent’anni adulti di mezza età e anziani, esaminando scansioni cerebrali, prelievi spinali e test cognitivi. Rispetto a coloro che hanno mantenuto una salute cognitiva, le persone che alla fine hanno sviluppato la malattia mostravano livelli più elevati di diverse proteine indicative dell’Alzheimer.
I ricercatori del Centro di innovazione per i disturbi neurologici di Pechino hanno confrontato 648 individui con diagnosi di Alzheimer con un numero uguale di individui rimasti sani. Nei futuri pazienti di Alzheimer sono stati rilevati livelli tossici di beta amiloide nel liquido cerebrospinale, responsabile delle alterazioni neuropatologiche, già tra 18 e 14 anni prima della diagnosi.
Successivamente, con 11 anni di anticipo, sono stati riscontrati livelli anomali di proteina tau fosforilata; nove anni prima della diagnosi è emerso il danno neuronale aspecifico (neurofilamento). Pochi anni dopo sono diventate evidenti nei due gruppi le discrepanze nella dimensione del cervello e nei risultati dei test cognitivi.
Man mano che progrediva il deterioramento cognitivo, i cambiamenti nei livelli di biomarcatori nel liquido cerebrospinale nel gruppo con malattia di Alzheimer inizialmente acceleravano, per poi rallentare. Il monitoraggio nel tempo dei biomarcatori cerebrali è fondamentale per la ricerca.
È già noto che nelle forme rare ed ereditarie di Alzheimer che colpiscono i giovani, una forma tossica di amiloide inizia ad accumularsi due decenni prima dei sintomi e successivamente entra in azione la proteina tau. Il nuovo studio, con il merito di seguire i partecipanti per due decenni, dimostra che l’ordine temporale dei cambiamenti di questi specifici biomarcatori si applica anche alla forma più comune del morbo di Alzheimer.
“Lo studio è intrigante poiché segue per vent’anni una vasta coorte di persone, sebbene esclusivamente di etnia cinese” commenta Alessandro Padovani, presidente della Società Italiana di Neurologia (Sin) e direttore della Clinica neurologica agli Spedali Civili di Brescia.
“Il dato significativo del lavoro”, afferma Padovani, che è anche docente di Neurologia all’Università degli Studi di Brescia, “è la sequenza dei marcatori chiaramente associati al decorso della malattia: prima l’accumulo della beta amiloide, che rappresenta il primo passo verso la malattia; successivamente la progressiva alterazione della proteina tau e infine la degenerazione misurata con i neurofilamenti.
Tutte queste modifiche, a livello del liquido cerebrospinale, si manifestano molto prima della comparsa dei sintomi clinici”.
Un legame con i trattamenti anti-Alzheimer
Secondo il pensiero di diversi esperti, i risultati di questo studio, insieme ad altre ricerche, potrebbero spiegare perché i farmaci monoclonali anti-Alzheimer (fino ad ora utilizzati solo negli Stati Uniti) non producono gli effetti clinici sperati. Spesso i pazienti non percepiscono miglioramenti, nonostante si registri una diminuzione dell’amiloide beta nel cervello a livello biologico. Questi farmaci vengono somministrati a coloro che manifestano sintomi iniziali della malattia, ma considerando il punto di vista biologico (cioè l’inizio dell’accumulo di proteine tossiche), è probabile che la terapia inizi in ritardo, quando la malattia ha già causato danni neuropatologici significativi, rendendo difficile un’inversione tangibile.
Il ruolo dei biomarcatori ematici
Lo studio cinese è eccezionale (la raccolta sistematica di liquor cerebrospinale è invasiva) e difficilmente replicabile per ragioni etiche nel nostro contesto. “Attualmente abbiamo biomarcatori ematici (in fase di validazione clinica) che forniscono risultati simili a quelli del liquor con costi inferiori e minor invasività”, afferma Alessandro Padovani. “Non è irrealistico iniziare a studiare coorti per un periodo di anni per comprendere l’evoluzione non solo dei biomarcatori, ma anche del rischio di sviluppare demenza. Non siamo ancora in grado di diagnosticare precocemente la malattia di Alzheimer tramite dosaggi ematici, ma stiamo avanzando rapidamente nell’uso di biomarcatori ematici per identificare le persone a rischio di demenza”. Questo approccio renderà più facile individuare i pazienti idonei ai trattamenti anti-Alzheimer prima che i sintomi si manifestino.
Identificare i profili di rischio
“I biomarcatori, sia liquidi che ematici, consentono di delineare un quadro neuropatologico, identificando pazienti con alterazioni dell’amiloide, della proteina tau o di entrambi, come una sorta di biopsia liquida per altre condizioni”, spiega Padovani. Questo consentirebbe di stabilire profili di rischio e selezionare i pazienti per valutare l’efficacia dei farmaci e quali categorie di pazienti rispondono meglio.
“Tuttavia, ci interessano anche altri aspetti”, conclude il presidente della Sin, “come il rapporto tra altre patologie e l’Alzheimer. Questi biomarcatori potrebbero individuare tra i pazienti con diabete o resistenza insulinica quelli a rischio maggiore; potrebbero chiarire se alcuni farmaci antipertensivi possano essere utili nel rallentare la progressione dell’Alzheimer; potrebbero contribuire a stabilire se la terapia probiotica ritardi l’esordio della malattia.
Nel frattempo, possiamo lavorare sui fattori di rischio, ad esempio fornendo suggerimenti a coloro con un profilo di rischio elevato per ritardare l’insorgenza della malattia”.
L’ipertensione, ad esempio, è sottodiagnosticata nel 60% della popolazione. Con la giusta prevenzione, potrebbero evitarsi 4 casi di Alzheimer su 10. Sapere di avere un biomarcatore positivo può motivare a impegnarsi nella prevenzione, con l’obiettivo di modificare la storia naturale della malattia.